Синусит приносовых пазух — воспалительное заболевание, ухудшающее качество жизни. Важно знать симптомы и осложнения, чтобы вовремя обратиться за медицинской помощью и избежать серьезных последствий. В статье рассмотрим основные признаки синусита и потенциальные осложнения при отсутствии лечения. Это поможет читателям лучше понять свое состояние и принять решение о визите к врачу.
Фурункул как причина проблемы
Когда в носу образуется фурункул, из него начинает выделяться гной. Это образование возникает исключительно на волосяных участках кожи, а в носу чаще всего развивается в передней части на боковой или внутренней стенке, на дне носовой полости или в местах соединения стенок. Причиной заболевания является попадание бактерии стафилококка в волосяную луковицу. Это серьезное состояние, которое без надлежащего лечения может привести к деформации носа. У людей с сахарным диабетом или ослабленной иммунной системой могут возникнуть осложнения:
- Пиемия (попадание гноя в кровоток).
- Септальный абсцесс.
- Ретроградный тромбофлебит.
- Перихондрит носовой перегородки.
- Тромбоз кавернозного синуса.
В большинстве случаев фурункул может пройти самостоятельно, и человек зачастую даже не осознает, что с ним происходит, ощущая лишь легкую боль. Однако наличие гнойных выделений и привкус гноя в носоглотке является серьезным сигналом для немедленного обращения к врачу. Обычное лечение включает антибиотики, к которым чувствителен конкретный штамм стафилококка. Если улучшений не наблюдается и фурункул увеличивается, может потребоваться хирургическое вмешательство. Народные средства могут помочь ускорить процесс созревания фурункула и способствовать выведению гноя.
- Прикладывайте горячее полотенце к области, где созревает фурункул. Процедура должна длиться 10-15 минут и повторяться трижды в день.
- Наносите сок чеснока или лука непосредственно на фурункул.
Эксперты подчеркивают, что симптомы синусита приносовых пазух могут варьироваться от легких до тяжелых и часто включают заложенность носа, головную боль, боль в области лица и выделения из носа. При этом важно отметить, что не всегда симптомы указывают на наличие инфекции. В некоторых случаях они могут быть связаны с аллергическими реакциями или другими заболеваниями.
Осложнения синусита могут быть серьезными и включают развитие менингита, абсцессов и даже тромбофлебита. Специалисты рекомендуют не игнорировать симптомы, особенно если они сохраняются более недели. Раннее обращение к врачу позволяет избежать осложнений и выбрать адекватное лечение, что особенно важно для людей с ослабленным иммунитетом или хроническими заболеваниями. Профилактика, включая регулярное промывание носа и укрепление иммунной системы, также играет ключевую роль в снижении риска развития синусита.

Медикаментозная терапия
Традиционные способы лечения гайморита различны. Когда у пациента наблюдаются острые приступы болезни, требуется применять сосудосуживающие капли в нос. Это помогает облегчить дыхание при заложенной носовой полости.
Сколько дней лечится гайморит каплями? Так как рассматриваемые препараты способны вызывать привыкание и побочные действия, максимальная продолжительность закапывания не должна превышать 5 дней. Следует учесть, что капли действенны на начальных этапах развития болезни, для устранения более сложных проявлений потребуется комплексное лечение.
Популярностью пользуются капли Доктор Тайсс Назолин. Для их получения применены не только сосудосуживающие лекарственные компоненты, но и эвкалиптовое эфирное масло, которое действует как антисептик и обеспечивает процессы регенерации.
Чем лечить гайморит еще? Производятся антибактериальные капли в нос. С их помощью можно оказывать воздействие на инфекционный очаг, что позволит побороть патогенные бактерии, провоцирующие воспаление. Лечение гайморита эффективно за счет Биопарокса, Изофры.
Долго использовать можно капли, содержащие эфирные масла. Благодаря им можно сузить сосуды, устранить отечность, заживить слизистую оболочку. Они оказывают антисептическое действие. В их составе обычно находится фенилэфрин. Повышают местный иммунитет Синуфорте, Пиносол. Для получения капель применяются эфирные масла мяты, сосны, масла эвкалипта, других натуральных растительных ингредиентов (сока вербены, цикламена).
Синуфорте способен бороться с недугом благодаря растительным свойствам концентратов. Активные вещества капель при взаимодействии со слизистой оболочкой носовых пазух обеспечивают превращение гнойной массы в более разжиженное состояние. Так, происходит сильное и резкое отделение застоявшейся слизи. Данный препарат хорошо использовать, если гной не выходит или выход затруднен. Вреда для организма такие капли не приносят, так как отличаются абсолютной натуральностью. Закапывать средство необходимо на протяжении нескольких недель в каждую ноздрю.
Из-за вероятности возникновения аллергической реакции медикамент лучше не применять субъектам, которые имеют сверхчувствительность к активным или вспомогательным ингредиентам. Противопоказаны капли женщинам при беременности, во время кормления ребенка грудью, при наличии гипертонических заболеваний.
Лечение гайморита осуществляется посредством комбинированных медикаментов, содержащих фенистил (вещество с противоаллергическим действием).
Востребован среди пациентов Виброцил. Для нормализации тканевого кровообращения, сужения сосудов и устранения отека в носовой полости используется Ринофлуимуцил. Существуют капли, оказывающие антигистаминное действие, к примеру, Аллергодил, Лоратадин, Цетиризин.
Эффективное лечение обеспечивают капли Полидекса. Они не просто сужают сосуды, но и за счет антибактериальных компонентов, кортикостероидов обеспечивают угнетение патогенного возбудителя.
| Симптом | Возможные осложнения | Рекомендации |
|---|---|---|
| Заложенность носа | Менингит, абсцесс мозга, сепсис | Обращение к врачу, промывание носа солевым раствором |
| Боль в лице, особенно в области лба, щек или вокруг глаз | Остеомиелит, периорбитальный целлюлит | Прием обезболивающих препаратов по назначению врача, прикладывание теплого компресса |
| Гнойные выделения из носа (желто-зеленого цвета) | Распространение инфекции на другие органы, хронический синусит | Необходимо обратиться к врачу для назначения лечения |
| Головная боль, усиливающаяся при наклоне головы | Потеря зрения, менингит | Покой, прием обезболивающих препаратов по назначению врача |
| Лихорадка, озноб | Сепсис, пневмония | Обращение к врачу, постельный режим |
| Утомляемость, слабость | Хроническая усталость, снижение работоспособности | Отдых, сбалансированное питание |
| Кашель | Бронхит, пневмония | Прием противокашлевых препаратов по назначению врача |
| Снижение обоняния и вкуса | Постоянная потеря обоняния (аносмия) | Обращение к врачу, лечение основного заболевания |
| Боль в зубах верхней челюсти | Распространение инфекции на зубы и десны | Обращение к врачу-стоматологу и отоларингологу |
Интересные факты
Вот несколько интересных фактов о симптомах и осложнениях синусита приносовых пазух:
-
Разнообразие симптомов: Симптомы синусита могут варьироваться от легкого дискомфорта до серьезных проявлений. Наиболее распространенные симптомы включают головную боль, заложенность носа, выделения из носа (часто с гнойным характером), боль в области лица и зубов. Однако у некоторых пациентов могут наблюдаться и системные симптомы, такие как высокая температура и усталость.
-
Осложнения: Если синусит не лечить, он может привести к серьезным осложнениям, таким как менингит, абсцесс мозга или тромбофлебит кавернозного синуса. Эти состояния требуют немедленного медицинского вмешательства и могут угрожать жизни.
-
Хронический синусит: У некоторых людей синусит может перейти в хроническую форму, которая длится более 12 недель. Хронический синусит может вызывать постоянные симптомы, такие как хроническая заложенность носа, снижение обоняния и постоянные головные боли, что значительно ухудшает качество жизни пациента.

Причины появления и симптоматика
Гайморит представляет собой выраженное воспаление слизистой оболочки гайморовых пазух. Если не предпринять срочные меры по его лечению, воспаление может распространиться на костную стенку.
Воспаление пазух
Воспаление гайморовых пазух не возникает без причины. Обычно этому предшествуют следующие факторы:
- Развитие бактериальной или вирусной инфекции, такой как грипп, насморк, тонзиллит или простуда.
- Склонность к аллергическим реакциям.
- Образование новообразований, которые могут блокировать каналы для оттока слизи.
- Механические травмы, приводящие к повреждениям.
- Врожденные аномалии носовой полости или лицевых костей.
- Хронические инфекции, такие как тонзиллит, аденоиды или фарингит.
- Кариес зубов верхней челюсти.
- Ослабленный иммунитет.
- Неправильное лечение зубов.
- Попадание загрязненной воды в пазуху при купании в общественных водоемах.
Опасность гайморита заключается в том, что его симптомы могут проявляться не сразу, поэтому важно диагностировать и начать лечение на ранних стадиях заболевания. Воспаление гайморовых пазух вызывает симптомы, схожие с проявлениями обычного гриппа:
- Боль в области скул.
- Давление в области глаз.
- Затрудненное дыхание из-за полной заложенности носа.
- Повышенная температура тела.
- Покраснение кожи вокруг глаз.
- Зубная боль, преимущественно в верхнем ряду, но со временем может затрагивать и нижний.
- Кашель с выделением слизи.
- Неприятный запах изо рта.
Гайморит может протекать в острой и хронической формах, каждая из которых имеет свои особенности. Симптомы острого гайморита более выражены, чем у хронического. На этом этапе слизь скапливается в синусах, что способствует размножению микроорганизмов. Постепенно продукты их жизнедеятельности, представляющие собой токсические вещества, попадают в кровь.
На остром этапе заболевания наблюдаются следующие симптомы:
- Насморк с прозрачными или гнойными выделениями, который может отсутствовать при полной заложенности носа.
- Повышение температуры.
- Общее недомогание и слабость.
- Изменения в голосе.
- Боль в лобной области.
- Чувство тяжести в лбу.
- Опухание и покраснение кожи вокруг глаз, иногда с небольшим выпячиванием глазных яблок.
- Чувствительность к яркому свету.
- Увеличенное слезотечение.
Эти симптомы могут сохраняться на протяжении месяца и более. Если они продолжаются дольше шести недель, гайморит становится хроническим. Хроническая форма заболевания проявляется теми же симптомами, но в более легкой форме, и может сопровождаться ухудшением обоняния и слуха.
Причины воспаления пазух носа
Причиной воспалений приносовых пазух у взрослых чаще всего являются вирусы. Заражение происходит чаще всего непосредственно через слизистые оболочки полости рта и носа. Вирусы обычно вызывают легкое заболевание. Но на его основе может развиться бактериальная суперинфекция.
При инфекциях бактериального происхождения преобладают стрептококки, Haemophilus influenzae, Moraxella catarrhalis и стафилококки. Инфицирование другими патогенами, например, грибковыми относится к больным с глубокими нарушениями иммунитета.
Как развивается синусит? Инфекции носа и приносовых пазух – это одно из частых заболеваний, с которыми встречается ларинголог в своей повседневной работе. Часто воспалительные изменения касаются нескольких пазух, что обусловлено близостью их расположения. Вместе с вдыхаемым воздухом в полости носа и приносовые пазухи попадают грязь и микроорганизмы.
У здоровых пазух работает надежный механизм самоочищения, в котором участвуют клетки, вырабатывающие слизь и реснички эпителия, выстилающего пазухи. Реснички имеют возможность перемещать слизь вместе с грязью только в одном направлении – к задней стене носа. Нарушение этого механизма приводит к возникновению воспаления.
Предрасполагающими факторами являются: искривленная перегородка носа, неправильное устройство проводной системы. Существуют генетически обусловленные болезни, при которых нарушается движение волн ресничек, а также факторы окружающей среды, которые могут вызывать сбои в работе волн ресничек: высокая температура, низкая влажность, изменение pH, табачный дым, травмы, гормональные нарушения.

Что собой представляет заболевание
Гнойный гайморит представляет собой заболевание, при котором воспаляются гайморовы пазухи, и в носовых проходах образуется гной. Гной – это белковая жидкость, состоящая из мертвых лейкоцитов, которые борются с инфекцией.
В большинстве случаев в гнойных выделениях обнаруживаются бактерии, способствующие воспалению. Таким образом, гнойный гайморит всегда имеет бактериальную природу.
Чаще всего причиной развития гайморита становится вирусная инфекция, особенно респираторная, которая возникает на фоне простуды. Если вирусный гайморит проявляется у здорового человека, то с высокой вероятностью можно ожидать его выздоровления в течение недели, даже при соблюдении простых лечебных рекомендаций.
Продолжительность болезни зависит от жизненного цикла вирусов. Обычно через неделю они погибают, и организм справляется с воспалением. В результате восстанавливается дренаж гайморовых пазух, и заболевание проходит без следа.
Однако при гнойном гайморите ситуация иная. В отличие от ОРВИ, бактерии не имеют свойства самоограничиваться. При наличии благоприятных условий колонии бактерий могут существовать длительное время. Закрытое пространство гайморовых пазух создает идеальные условия для их активного размножения.
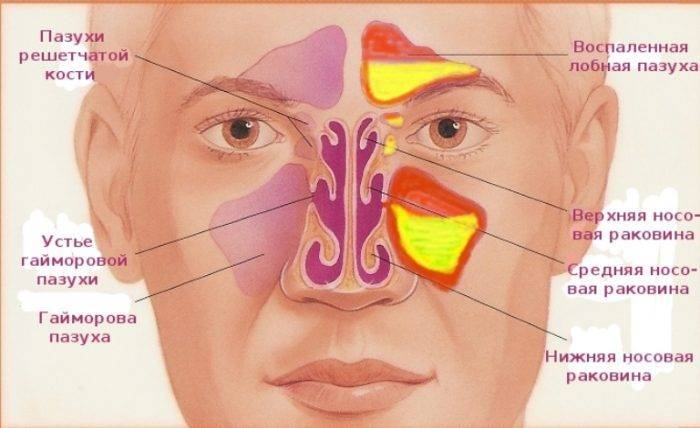
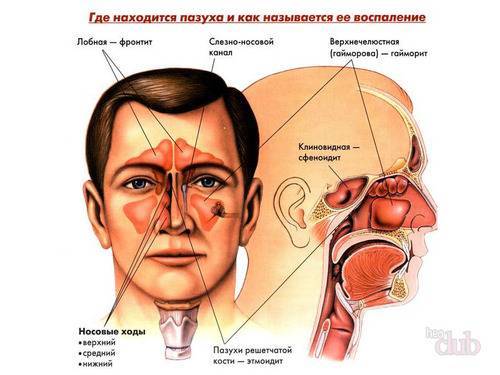
Строение гайморовой пазухи
Как всем известно, носовая полость очищает и согревает вдыхаемый нами воздух. На слизистой оболочке носа остается большое количество пыли, микробов и бактерий, которые попадают вместе с воздушными массами, все эти факторы являются возбудителями многих заболеваний, в первую очередь — насморка, простуды и гайморита.
Гайморова пазуха — или, как ее еще называют, верхнечелюстная или воздухоносная — находится над верхней челюстью человека, по обе стороны носа и в лобной зоне. Всего их четыре:
- верхнечелюстная левая;
- верхнечелюстная правая;
- лобные полости — левая и правая;
- а также решетчатые и клиновидные, располагающиеся в области переносицы.
Открываются пазухи в носовую полость через небольшое отверстие, которое называется соустьем. Внутри пазуха покрыта слизистой оболочкой, нервными и сосудистыми сплетениями. Дно верхнечелюстных близко соприкасается с корнями зубов, что несет некую опасность при удалении больного зуба, а также провоцирует воспаление и образование доброкачественной кисты.
У детей строение носа и лицевой кости отличается от взрослых, полное формирование заканчивается в подростковом возрасте в 12−14 лет. Именно тогда у большинства детей меняются черты лица, формируется нос, и завершается внутреннее построение черепа и костей.
Лечебные мероприятия
Лечение острого гнойного гайморита представляет собой сложный и продолжительный процесс, который зависит от тяжести заболевания. На начальной стадии возможно обойтись только антибиотиками, однако если болезнь длится более 7-10 дней, потребуется комплексный подход. В этом случае необходимо сочетание различных методов лечения:
- Применение медикаментов.
- Физиотерапевтические процедуры.
- Лазерная терапия.
- Пункция.
Иногда отек носовых пазух возникает из-за аллергической реакции. В таких случаях важно быстро устранить аллерген с помощью антигистаминов. Следующий шаг — использование сосудосуживающих средств, чтобы уменьшить отек и обеспечить нормальное поступление воздуха к сосудам. Параллельно можно начать курс антибиотиков, который должен назначить только врач, так как неправильная продолжительность лечения может усугубить ситуацию и нанести вред здоровью. Чаще всего наблюдается односторонний гайморит, и при неправильном лечении он может перейти в двусторонний. Если курс антибиотиков затягивается, микроорганизмы могут адаптироваться к препарату, что делает лечение неэффективным.
Если заболевание продолжается более четырех месяцев, врач может назначить кортикостероиды, чаще всего в виде назальных спреев, которые помогают иммунной системе справляться с воспалением и уменьшают полипы.
Физиотерапия также может быть частью лечения. Врач может рекомендовать различные процедуры, такие как прогревание, лазерная терапия или УВЧ. Прогревание можно проводить и в домашних условиях. Эффективны компрессы, прикладываемые к верхней части носа. Для этого нужно лечь горизонтально, положить на больное место влажное теплое полотенце, сверху накрыть сухим махровым полотенцем и грелкой. Процедура должна длиться не менее 15 минут и проводиться дважды в день в теплом помещении без сквозняков.
Существует также традиционный метод прогревания носа с помощью сваренного яйца. Чтобы избежать ожога, яйцо следует обернуть полотенцем. В последнее время врачи рекомендуют использовать пульсационное тепло с помощью обычного фена. При вдохе нужно вдыхать теплый воздух, а при выдохе убирать фен. Дышать теплым воздухом рекомендуется не более 20 минут. Если после нескольких процедур прогревания боль усиливается или увеличивается количество гноя, следует немедленно прекратить лечение, так как тепло может усилить отек.
Лазеротерапия применяется в сочетании с промыванием носовой полости. Отоларинголог очищает нос от гноя и слизи, а затем использует лазер для снятия воспаления. Обычно уже после первой процедуры пациенты отмечают уменьшение болевых ощущений и общее улучшение состояния.
Такой метод можно использовать и в домашних условиях, для чего понадобятся спринцовка и специальный раствор. Перед процедурой важно тщательно промыть нос, используя состав из календулы, эвкалипта, морской соли, зеленого чая, ромашки, зверобоя и мелиссы. Промывание следует проводить не менее четырех раз в день.
Если заболевание имеет тяжелую форму, единственным вариантом лечения становится пункционная терапия. В этом случае в верхнечелюстной пазухе делают прокол с помощью хирургической иглы, через который промывают и вводят лекарства. Однако этот метод имеет серьезный недостаток: он может ослабить защитные функции организма и увеличить риск повторного заболевания.
Пункционная терапия назначается только в тех случаях, когда менее инвазивные методы не приносят результата. Недостатки данной процедуры включают:
- Риск аллергической реакции.
- Необходимость применения обезболивающих средств в высоких дозах.
- Возможность сильного кровотечения.
Если прокол невозможен из-за большого количества полипов, требуется срочное хирургическое вмешательство. Операция может проводиться двумя способами:
- Через полость рта, где гнойные образования и полипы удаляются через надрез над губой. Реабилитация после такой операции может быть сложной и длительной.
- Через полость носа, с использованием различных оптических приборов, таких как микроскопы, эндоскопы и микроинструменты.
Способы и методы терапии
Так как гайморит вызывается болезнетворными бактериями, лечить его необходимо антибактериальными препаратами. Наиболее часто врачи-оториноларингологи выписывают комплекс системных антибиотиков, состоящих из таблеток и уколов. Лучше выбирать препараты растительного происхождения. Они имеют небольшое количество побочных эффектов и оказывают меньшее негативное влияние на организм в целом.
Следующим важным пунктом в лечении острой формы гнойного гайморита является устранение воспаления в носовых пазухах. Для снятия этого симптома применяют сосудосужающие препараты в виде капель в нос (например: Виброцин или Навизин). В дополнение к ним идут противоотечные средства, такие как Актифед или Милистан.
Отхаркивающие препараты помогают выводить лишнюю слизь и также благотворно влияют на процесс лечения. Применять можно и лекарственные аптечные травы в виде грудных сборов. В результате комплекса процедур гной выглядит менее густым и свободно отводится через носовые пазухи.
Также в лечении острой формы гайморита широко применяются физиотерапевтические процедуры:
- Фонофорез лекарственными травами и медицинскими средствами в области носа и носовых пазух.
- Ингаляции с морской солью и йодом через нос.
- Комплексное лечение гайморита фитопрепаратами.
- Гомеопатические травы и лечение травяными сборами и настойками.
- Ультразвуковые ингаляции.
Лечение
Появление заболевания обусловлено наличием бактериальной инфекции, поэтому основой лечения станет назначение антибиотиков. При синусите предпочтение отдается антибиотикам пенициллинового ряда, таким как амоксициллин с клавулановой кислотой (Аугментин, Флемоклав), а также цефалоспоринам второго и третьего поколения — Цефтриаксону, Цефалексину, Цефоперазону и другим. Взрослым при легкой и средней степени тяжести назначают антибиотики в таблетках с приемом дважды в день в терапевтической дозе. При тяжелом течении болезни применяется инъекционная антибиотикотерапия (препараты вводятся внутримышечно или внутривенно).
Детям назначают лекарства в форме суспензии, рассчитывая дозу в зависимости от веса, с двукратным или трехкратным приемом. В случае тяжелого течения и вовлечения среднего уха или всех пазух также проводят инъекционное лечение.
Кроме того, назначаются антибактериальные препараты местного действия в виде аэрозолей. Эффективным средством является комбинированный препарат Изофра, который обладает противомикробным, противовоспалительным и противоотечным действием на слизистую носа и околоносовых пазух.
При выраженной интоксикации и высокой температуре тела проводится дезинтоксикационная терапия, необходимая для удаления продуктов воспалительной реакции. Для этого используют раствор Реосорбилакта, который включает физиологический раствор, 5% глюкозу и 4% гидрокарбонат натрия.
В качестве местного лечения применяются капли с сосудосуживающим эффектом, которые уменьшают отек слизистой и открывают соустья, восстанавливая дренирование околоносовых пазух.
При синусите важно поддерживать чистоту носовой полости, для чего назначаются солевые растворы в виде капель или аэрозолей. Они помогают вымывать слизь и гной, а высокая концентрация соли денатурирует белки бактерий, обеспечивая бактерицидное действие.
Среди таких препаратов наиболее известны Аквамарис, Хьюмер, Но-соль и другие. Для снижения отечности в рамках системной терапии используются антигистаминные средства, которые особенно эффективны при аллергических синуситах.
Оперативное вмешательство и физиотерапия
Дренирование синусов в запущенных случаях и при большом скоплении экссудата проводят с помощью хирургического метода. Заключается он в том, что специальной пункционной иглой входят в пазуху и откачивают содержимое, затем устанавливают катетер, через который производят промывание полости антисептическими средствами, такими как Мирамистин, Диоксидин. При вязком и густом секрете добавляют препараты с протеолитической активностью — Трипсин, Лидаза, Химотрипсин.
Неинвазивным способом ликвидации экссудата из синусов является метод кукушки — с помощью отсоса в носовых ходах создается отрицательное давление, благодаря чему слизь вытягивается из пазух. После этого в полость носа вливают антисептические растворы, которые заполняют синусы и оказывают противовоспалительный и антимикробный эффекты.
При хронических и острых синуситах, помимо проведения медикаментозного и хирургического лечения, действенными методами являются физиотерапевтические. Пациентам назначают курс УВЧ (ультравысокочастотной терапии), лазеротерапии, хороший результат дает использование модулированных и синусоидальных тов. Перед проведением этих процедур околоносовые пазухи нужно освободить от экссудата пункционным способом или методом кукушки.
Для избежания осложнений и перехода воспаления на окружающие ткани и кости черепа необходимо вовремя устранить очаг инфекции. Современные методы лечения позволяют полностью избавиться от заболевания, но назначать препараты самостоятельно ни в коем случае нельзя. Только отоларинголог может в полной мере оценить состояние и подобрать правильную терапию.
Как понять, что это гайморит
Одной из форм синусита, при которой воспаляется слизистая оболочка верхнечелюстной пазухи, является гайморит (также известный как гайморовая пазуха). Существует несколько типов гайморита: риногенный, одонтогенный, гематогенный и травматический. Вазомоторный ринит наблюдается при нарушениях в вегетативной системе, тогда как аллергический тип встречается у людей, страдающих от аллергий.
Наиболее часто гайморит развивается как осложнение инфекционных заболеваний, особенно стоматологических. Кроме того, факторы, приводящие к повреждению верхнечелюстных пазух, такие как дегенеративные изменения слизистой носа или гипертрофия тканей, также могут способствовать его возникновению. К основным симптомам гайморита относятся заложенность носа, снижение обоняния, обильные слизисто-гнойные выделения и головная боль. Эти проявления могут сопровождаться общей слабостью, светобоязнью и слезотечением.
Заболевание может иметь периодические обострения, которые иногда сопровождаются субфебрильной температурой, головной болью, иррадиирующей в область лба, носа и зубов, а также общим недомоганием. При наличии воспаления глаз, вызванного гайморитом, могут наблюдаться отеки щек и век. К осложнениям гайморита относятся также проблемы, связанные с внутричерепными структурами и стоматологические заболевания, затрагивающие верхнюю челюсть.
Очищение слизистых оболочек
Очищение витаоном
Витаон используется для очищения слизистых оболочек всего организма. Это эффективное средство помогает избавиться от накоплений гноя в лобных пазухах при гайморите. Его также применяют при различных заболеваниях носоглотки, таких как фронтит, аденоиды, полипы, искривление носовой перегородки и другие.
Состав витаона
Сухую смесь травы мяты, табака нюхательного, эвкалипта засыпьте в равных количествах до заполнения 1/3-1/4 объема приготовленного сосуда. Влейте оливковое масло (можно заменить его подсолнечным). Оставьте для настаивания на 10-20 минут. Смесь должна приобрести зелено-коричневый цвет. Оставьте ее для хранения в темном месте.
Схема процедуры
- Устройтесь в комфортной позе и наклоните голову так, чтобы настой не вытекал из ноздрей.
- Закапайте по 20-25 капель в каждую ноздрю и оставайтесь в этом положении в течение 5 минут. За это время активные компоненты витаона смогут проникнуть через перегородку в лобную пазуху, где скапливаются токсичные вещества из различных участков мозга. В этом месте витаон нейтрализует их и выведет через нос. Если у вас воспаление среднего уха, рекомендуется закапывать витаон в уши несколько раз в день по 2-3 капли.
Медикаментозное лечение
Для того чтобы из пазух вышел гной иногда достаточно медикаментозного лечения которое заключается в приеме препаратов оказывающих действие на слизистую носа, или же на плотность гнойного экссудата.
В том случае если причиной отсутствия выделений из носа при остром гайморите является отечность слизистой, применяют сосудосуживающие препараты, так называемые альфа-адреномиметики. Действие таких лекарственных препаратов обусловлено временным сужением сосудов находящихся в слизистой поверхности носовых ходов, благодаря чему снимается отек и содержимое пазух, в том числе и гной, могут выходить через носовые ходы наружу. Выбор таких препаратов довольно обширен, однако все они содержит один из пяти активных компонентов, таких как:
- Нафазолин
- Ксилометазолин
- Фенилэфрин
- Оксиметазолин
- Трамазолин
Однако такие деконгестанты можно использовать не более недели, желательно непосредственно перед процедурой промывания пазух. При более длительном периоде применения подобных средств возникает нечувствительность сосудов и со временем развивается хронический ринит.
Если же причиной того, что гной не выходит из пазух является густота назальной слизи, применяют различные муколитики обладающие разжижающим действием. К числу таких препаратов, снижающих вязкость гнойно-слизистой мокроты, можно отнести Флуимицил, Мукодин, Флюдитек.
Улучшить дренажную функцию так же можно применяя фитопрепарат Синупрет, который обладает комбинированным действием, разжижает слизь, снижает отек, усиливает иммунитет, снимает воспаление, обладает обеззараживающим и заживляющим эффектом.
Внечерепные и внутричерепные осложнения
Чтобы вовремя выявить острый гнойный гайморит, важно обратить внимание на последствия таких заболеваний, как ОРЗ и грипп. Если после выздоровления в течение 5-7 дней у вас сохраняется насморк, стоит обратиться к врачу-оториноларингологу для постановки диагноза.
Заболевание начинает развиваться, когда вы замечаете у себя следующие признаки, характерные для гнойного гайморита: повышение температуры, дискомфорт и боль в области гайморовых пазух, а также обильные выделения из носа.
Гнойный гайморит может привести к серьезным осложнениям, связанным с глазами, таким как:
- слепота;
- флегмона глазницы (непроизвольное подергивание верхнего века);
- абсцесс глазного яблока (покраснение глаз);
- периостит глазницы.
Также возможны внутричерепные осложнения гайморита, включая:
- тромбофлебит кавернозного синуса;
- абсцесс головного мозга или его оболочек;
- менингит (воспаление оболочек головного мозга).
Чтобы избежать подобных осложнений, крайне важно своевременно обратиться к врачу. В противном случае симптомы могут перейти в хроническую форму, и справиться с ними будет значительно сложнее.
Лечение синуситов
Гнойные процесс в придаточных пазухах требуют срочной терапии, так как застой гноя может спровоцировать попадание бактериальной инфекции в кровь, в следствие чего возникают опасные осложнения: сепсис, менингит и др.
Перед началом лечебных процедур следует проконсультироваться с ЛОР-врачом, который назначит необходимые исследования (сделает рентгенограмму носовых пазух, направит на общий анализ крови, исследование слизи).
В лечении синуситов врачи всегда прописывают антибиотики широкого спектра действия, но самостоятельно их принимать не следует.
Хорошим подспорьем в лечении станут народные средства, промывание носа, инстилляции капель.
Народные методы
При наличии зеленых выделений не стоит полагаться исключительно на народные средства. В таких случаях необходимы системные антибиотики и назальные капли с антибактериальными компонентами. Тем не менее, травяные настои могут облегчить неприятные симптомы, способствовать быстрой очистке носа и облегчить процесс отхождения слизи и пробок.
Среди народных методов, которые можно применять в домашних условиях, выделяются следующие:
- Ингаляции над вареным картофелем с добавлением соды. Для этого нужно отварить неочищенные клубни картофеля, затем размять их и посыпать 1 ч. л. соды. Дышать над паром следует по 10-15 минут в день.
- Промывание носа морской солью или обычной поваренной солью — это очень полезная процедура при синуситах.
- Ингаляции над тертым хреном. Для этого натрите хрен на мелкой терке и дышите над ним в течение 5-7 минут.
- Луковые капли также оказывают положительное воздействие при зеленых соплях. Для их приготовления нужно развести луковый сок в равных пропорциях с кипяченой водой и закапывать по 2 капли в каждую ноздрю дважды в день. В это средство можно добавить мед (1 ч. л. на 100 мл раствора).
Народные методы являются эффективным способом лечения синуситов для женщин в период беременности и для детей, так как применение антибиотиков в детском возрасте нежелательно, а для будущих матерей и вовсе противопоказано.
Способы прогревания
При лихорадке нельзя проводить паровые ингаляции, в отличие от сухих прогреваний. Для них используют льняное семя, морскую соль или обычное вареное яйцо. Кухонную соль, семечки и морскую соль греют в микроволновке или на сковородке, а затем заворачивают в х/б ткань. Яйцо предварительно варят, очищают и греют нос.
Чем промывать нос
Помимо стандартной кухонной или морской соли, для промывания также можно применять Мирамистин, Фурацилин или Дофин. После завершения процедуры промывания следует дать носовым проходам высохнуть, а затем выполнить инстилляцию сосудосуживающих капель, таких как Нафтизин, Галазолин, Отривин, Длянос или Ксилометазолин.
Капли для носа
При синуситах показаны два вида капель в нос:
- Сосудосуживающие препараты, которые применяют после промываний.
- Антибактериальные средства. Их закапывают после очищения носа, но применяют строго по предписанию доктора и не дольше 5-7 дней.
При головных болях
При наличии головной боли рекомендуется использовать обезболивающие средства, такие как Кеторол и Пенталгин. Для снятия отечности слизистых оболочек и улучшения проходимости носовых путей назначаются антигистаминные препараты: Супрастин, Диазолин, Цетрин и Лоратадин.
Причины появления и клиническая картина
Возбудителями острого гнойного синусита у взрослых являются:
- стрептококки;
- стафилококки;
- эшерихия коли;
- протеи.
У детей гайморит гнойный чаще провоцируют хламидии и микоплазмы.
Но для размножения и роста микроорганизмов должны быть провоцирующие факторы:
- аномальное строение носовой перегородки;
- аллергические реакции;
- аденоиды;
- наличие кариозных зубов, пародонтит, пародонтоз, гнойная гранулема;
- очаги хронической инфекции в организме;
- неадекватное лечение простудных заболеваний;
- ослабление иммунитета, например, из-за лечения цитостатиками, ВИЧ-инфекции.
В носовой полости в норме присутствует небольшое количество бактерий. Они проникают сюда с воздухом. Но сами по себе бактерии не являются . Когда иммунная система работает нормально, она способна подавить их рост и воспаление не развивается.
Если же присутствуют провоцирующие факторы, патогенная микрофлора активизируется, происходит инфицирование и скопление гноя в верхнечелюстных синусах. Сначала пазуха отекает, после этого перекрывается соустье, наблюдается расстройство воздухообмена и дренажа, в результате создаются оптимальные условия для размножения патогенной микрофлоры.
Симптомы и лечение острого и отличаются.
Острый гнойный гайморит симптомы имеет следующие:
- обильные гнойно-слизистые или гнойные выделения из носа, иногда с примесью крови, с неприятным запахом;
- озноб;
- фебрильная или перитическая лихорадка;
- общая интоксикация;
- астения;
- распирающие боли в подглазничной области, головные боли, наблюдается так называемый «симптом завязывания шнурков», т.е. болевые ощущения усиливаются при наклоне головы;
- боли при надавливании на кожу, под которой расположены верхнечелюстные синусы;
- могут наблюдаться боли в верхней челюсти иногда даже такой интенсивности, что пациент не может жевать;
- заложенность и отечность носовых ходов из-за чего развивается расстройство дыхания, нередко больные могут дышать только через рот;
- нарушение обоняния;
- отечность и гиперемия тканей лица над воспаленным гайморовым синусом;
- отечность над щеками с обеих сторон от переносицы, а также отек век, скорее всего, свидетельствуют о том, что у пациента воспалены сразу две полости.
Клиническая картина хронического гайморита смазана, на заболевание могут указывать следующие симптомы:
- слабость и хроническая усталость;
- постоянные несильные головные боли;
- заложенность носовых ходов и проблемы с дыханием через нос;
- при рецидиве патологии появляются слизистые и гнойно-слизистые выделение из ноздрей.
Обычно экссудат из носа отходит плохо. Он может быть желто-зеленого или бурого цвета. Как правило, головную боль при верхнечелюстном синусите пациенты характеризуют как давящую. В некоторых случаях при гайморите болят зубы.
Возможные осложнения и диагностические меры
Осложнения гнойного гайморита можно классифицировать на две основные группы.
Первая группа включает последствия, связанные с дыхательной системой:
- вовлечение других носовых пазух в воспалительный процесс;
- развитие бронхита и пневмонии;
- отит;
- тонзиллит и фарингит.
Вторая группа охватывает осложнения, затрагивающие другие внутренние органы:
- воспалительные процессы в почках;
- менингит;
- абсцесс мозга;
- энцефалит;
- сепсис;
- воспаления опорно-двигательного аппарата;
- миокардит.
Воспаление головного мозга может привести к летальному исходу. Диагноз «гнойный гайморит» устанавливается на основе сбора анамнеза, визуального осмотра и лабораторных исследований. Врач может назначить следующие диагностические процедуры:
- риноскопию;
- рентгенографию;
- компьютерную томографию;
- магнитно-резонансную томографию;
- посев биоматериала на питательную среду с последующим составлением антибиотикограммы;
- прокол верхнечелюстного синуса, который выполняется как для диагностики, так и для лечения.
Профилактика синусита
Профилактика синусита включает в себя ряд мер, направленных на снижение риска развития воспалительных процессов в придаточных пазухах носа. Основные аспекты профилактики можно разделить на несколько категорий: общие рекомендации, укрепление иммунной системы, а также уход за полостью носа.
Общие рекомендации: Важно избегать факторов, способствующих развитию синусита. Это включает в себя:
- Избегание простудных заболеваний: Своевременное лечение простуды и гриппа поможет предотвратить осложнения, такие как синусит. При первых симптомах заболевания следует обратиться к врачу.
- Соблюдение гигиены: Регулярное мытье рук и использование антисептиков помогут снизить риск инфекций, которые могут привести к воспалению пазух.
- Избегание аллергенов: Если у вас есть аллергия, старайтесь избегать контакта с аллергенами, которые могут вызвать воспаление слизистой оболочки носа.
Укрепление иммунной системы: Здоровый образ жизни играет ключевую роль в профилактике синусита. Рекомендуется:
- Правильное питание: Употребление разнообразной пищи, богатой витаминами и минералами, способствует укреплению иммунной системы. Включайте в рацион фрукты, овощи, орехи и цельнозерновые продукты.
- Физическая активность: Регулярные физические нагрузки помогают поддерживать общее здоровье и укрепляют иммунитет.
- Сон и отдых: Полноценный сон и отдых необходимы для восстановления организма и поддержания его защитных функций.
Уход за полостью носа: Правильный уход за носовой полостью также может помочь в профилактике синусита:
- Промывание носа: Регулярное промывание носа солевыми растворами помогает удалить слизь и аллергены, а также увлажняет слизистую оболочку.
- Увлажнение воздуха: Использование увлажнителей воздуха в помещениях, особенно в отопительный сезон, помогает предотвратить пересыхание слизистой оболочки носа.
- Избегание курения: Курение и пассивное курение негативно влияют на здоровье дыхательных путей и могут способствовать развитию воспалительных процессов.
Следуя этим рекомендациям, можно значительно снизить риск развития синусита и сохранить здоровье придаточных пазух носа. Однако, если у вас возникают симптомы, указывающие на воспаление, необходимо обратиться к врачу для получения квалифицированной помощи.
Вопрос-ответ
Каковы основные симптомы синусита приносовых пазух?
Основные симптомы синусита включают заложенность носа, выделения из носа (часто гнойные), головную боль, боль в области лица, особенно в области лба и щек, а также возможную лихорадку и общее недомогание.
Какие осложнения могут возникнуть при синусите?
Осложнения синусита могут включать развитие менингита, абсцесса мозга, инфекции глазниц, а также хронический синусит. Важно своевременно обращаться к врачу для предотвращения таких серьезных последствий.
Как диагностируется синусит приносовых пазух?
Диагностика синусита обычно включает физикальное обследование, оценку симптомов, а также может потребовать рентгенографию или компьютерную томографию для визуализации состояния пазух и выявления воспалительных процессов.
Советы
СОВЕТ №1
Обратите внимание на симптомы: если вы испытываете постоянную заложенность носа, головные боли, боль в области лица или выделения из носа, не игнорируйте эти признаки. Раннее обращение к врачу поможет избежать осложнений.
СОВЕТ №2
Регулярно промывайте нос солевыми растворами. Это поможет уменьшить воспаление и очистить носовые проходы от слизи, что может облегчить симптомы синусита и предотвратить его обострение.
СОВЕТ №3
Следите за своим иммунитетом. Употребление витаминов, сбалансированное питание и регулярные физические нагрузки помогут укрепить защитные функции организма и снизить риск развития синусита.
СОВЕТ №4
Не занимайтесь самолечением. При появлении симптомов синусита обязательно проконсультируйтесь с врачом. Неправильное лечение может привести к серьезным осложнениям, таким как менингит или инфекции глаз.