Гайморит — воспаление гайморовых пазух, часто возникающее у беременных женщин из-за ослабленной иммунной системы. Симптомы гайморита могут ухудшить самочувствие и качество жизни будущей мамы, поэтому важно своевременно распознавать и лечить это состояние. В статье рассмотрим основные симптомы гайморита при беременности и безопасные методы его лечения, чтобы помочь женщинам сохранить здоровье и благополучие.
Как лечить
Лечение гайморита у беременных женщин должно быть:
- Своевременным. Чем дольше откладывается начало терапии, тем выше риск возникновения осложнений, и в некоторых случаях может потребоваться более серьезное вмешательство, такое как прокол.
- Профессиональным. Хотя народные методы могут быть полезны, они должны использоваться только в качестве дополнения к основному лечению. Самостоятельное лечение может привести к серьезным последствиям, и не все медицинские процедуры, такие как прокол, можно выполнить в домашних условиях.
- Комплексным. Гайморит не следует лечить одним методом (например, только каплями) – необходимо использовать различные средства, которые будут эффективно дополнять друг друга.
Эксперты отмечают, что гайморит у беременных женщин может проявляться различными симптомами, включая заложенность носа, головные боли, а также выделения из носа. Важно учитывать, что изменения в организме будущей матери могут усугубить течение заболевания. Лечение гайморита в этот период требует особого подхода. Врачи рекомендуют избегать применения многих медикаментов, так как они могут негативно сказаться на здоровье плода. Вместо этого акцент делается на безопасные методы, такие как промывание носа солевыми растворами, ингаляции и использование увлажнителей воздуха. В случае тяжелого течения заболевания может потребоваться консультация специалиста для назначения более серьезного лечения, которое не повредит матери и ребенку.

Лекарственные средства
Лечить гайморит можно, не применяя хирургические средства (прокол является стрессом для организма матери и лучше его избежать по возможности). Обычно этот вариант пробуют прежде всего. Применяются препараты с различным действием:
- Антибиотики. Обычно используются капли, поскольку они оказывают действие только на конкретный участок организма и сразу поступают в самый очаг инфекции. Однако при беременности их использование затруднено – слишком много побочных эффектов. Потому применяют их только в крайнем случае, и только по четко составленному графику. Иногда их вводят, сделав прокол.
- Капли на основе эфирных масел. Эти лекарственные средства снижают отек и оказывают антибактериальный эффект. При этом не вредят будущей матери, поскольку все их компоненты натуральны.
- Капли на основе морской воды. Их назначают даже новорожденным, поскольку они не вызывают аллергии и не могут негативно повлиять на организм. Капли вымывают слизь и оказывают антибактериальный эффект.
- Растворы для промывания. Такие средства также вымывают слизь вместе с гноем и очищают дыхательные пути.
Сосудосуживающие капли назначаются только в крайних случаях, если женщина очень страдает от заложенности носа. Тогда применять их можно, но только в умеренных, определенных врачом, количествах.
| Симптом | Возможная причина (связь с беременностью) | Рекомендации/Лечение |
|---|---|---|
| Заложенность носа | Гормональные изменения, отечность слизистой | Промывание носа солевым раствором, увлажнение воздуха, сосудосуживающие капли (только по назначению врача) |
| Боль в области пазух | Воспаление, давление | Тепловые компрессы, анальгетики (только по назначению врача) |
| Головная боль | Давление в пазухах, напряжение | Покой, анальгетики (только по назначению врача) |
| Насморк (густая, зеленоватая или желтоватая слизь) | Инфекция | Промывание носа, муколитики (только по назначению врача) |
| Лихорадка | Инфекция | Покой, обильное питье, жаропонижающие (только по назначению врача) |
| Ухудшение обоняния и вкуса | Воспаление слизистой | |
| Усталость, слабость | Инфекция, гормональные изменения | Покой, правильное питание |
| Боль в зубах верхней челюсти | Распространение воспаления |
Интересные факты
Вот несколько интересных фактов о гайморите при беременности, его симптомах и лечении:
-
Изменения в иммунной системе: Во время беременности иммунная система женщины претерпевает изменения, чтобы защитить развивающийся плод. Это может сделать беременных женщин более восприимчивыми к инфекциям, включая синуситы и гаймориты. Симптомы могут включать заложенность носа, головные боли и общее недомогание.
-
Безопасные методы лечения: Многие традиционные методы лечения гайморита, такие как антибиотики, могут быть ограничены во время беременности из-за возможного воздействия на плод. Однако существуют безопасные альтернативы, такие как ингаляции, промывание носа солевыми растворами и использование паровых процедур, которые могут помочь облегчить симптомы.
-
Влияние на качество жизни: Гайморит может значительно ухудшить качество жизни беременной женщины, вызывая дискомфорт и усталость. Это может повлиять на ее эмоциональное состояние и общее самочувствие, поэтому важно своевременно обращаться к врачу для диагностики и подбора безопасного лечения.

Операция
К оперативным методам лечения относятся:
-
«Кукушка». Эта процедура не является полноценной хирургической операцией, скорее её можно отнести к физиотерапевтическим методам, однако она весьма эффективна в лечении гайморита. Во время процедуры в одну ноздрю пациента вводят специальный шланг, через который начинают закачивать стерильный раствор. Из другой ноздри он вытекает вместе с гнойными выделениями, что позволяет промыть гайморовую пазуху.
-
Прокол. Обычно данную процедуру выполняют под местной анестезией, что является безопасным вариантом для детей по сравнению с общим наркозом. В гайморову пазуху вводится игла, с помощью которой откачивают гной, а затем в полость заливают препараты, способствующие предотвращению рецидива заболевания.
Хотя прокол может вызвать стресс для организма, в некоторых случаях это единственный способ остановить прогрессирование болезни.
Народная медицина
Важно помнить, чем опасен гайморит при беременности – неумелым лечением. Народные средства хороши в умеренных дозах и применять их можно только аккуратно
При гайморите можно применять прогревания:
- Соль или песок. Нагреть на сковороде, насыпать в специально сшитый мешочек, положить на пазухи.
- Яйца. Сварить, остудить, положить на пазухи.
- Глина. Запечь две небольшие лепешки в духовке, положить на пазухи.
Дискомфорт, когда используются народные средства – знак, что пора делать перерыв.
Также могут помочь ингаляции:
- Овощи. Нужно сварить картошку в мундире, или несколько луковиц, или головок чеснока и подышать над отваром.
- Чеснок. Нужно нагреть в духовке сковороду, положить на неё чесночную кашицу и подышать испарениями.
- Эфирные масла. В кипяток нужно капнуть немного эфирного масла эвкалипта, сосны или шалфея.
Народные средства хороши в меру, а кипятком можно обжечься не хуже, чем огнем. Поэтому нужно соблюдать осторожность, и при головокружении или боли – прекращать процедуру.
При беременности нужно соблюдать крайнюю осторожность и не делать ничего без совета врача – хорошим примером являются сосудосуживающие капли, которые, хоть и кажутся совершенно не связанными со здоровьем плода, могут привести к патологиям.

Диагностика заболевания
Обратиться к ЛОР-врачу — это важный шаг для определения, перешел ли насморк в гайморит или возникла острая форма заболевания. Для диагностики используются различные методы:
- Рентгенография. На ранних сроках беременности этот метод противопоказан, так как он может оказать негативное влияние на развитие плода. Однако на более поздних сроках возможно его применение с использованием специального свинцового фартука для защиты живота от излучения.
- Компьютерная томография — это метод, позволяющий получить детальные изображения придаточных пазух. Он является высокоинформативным, но также не рекомендуется для беременных, так как основан на рентгеновском излучении.
- Магнитно-резонансная томография (МРТ) может быть использована во втором и третьем триместрах беременности. Врачи считают этот метод безопасным для будущих матерей, но в первом триместре лучше от него воздержаться.
- Ультразвуковое исследование (УЗИ) также может применяться для диагностики гайморита у беременных, хотя его рассматривают как вспомогательный метод.
- Пункция — это процедура, при которой врач делает прокол пазухи для анализа её содержимого. Она проводится при подозрении на осложнения гайморита или наличие опухолей.
- Фиброоптическая эндоскопия — это метод визуального осмотра придаточных пазух с помощью эндоскопа, который вводится через естественные проходы. Этот метод считается наиболее безопасным и информативным для беременных.
- Общий анализ крови — обязательный тест, который помогает определить наличие воспалительного процесса в организме, характерного для гайморита.
- Иммунологическое исследование назначается, если рецидивы гайморита происходят от одного до четырех раз в год или чаще.
- Дифференциальная диагностика необходима для точного определения диагноза и исключения гайморита от различных ринитов, заболеваний зубов, новообразований в черепной области и головных болей различной природы.
Фиброоптическая эндоскопия является наиболее щадящим и информативным методом диагностики во время беременности. Зачем же нужно так много различных методов диагностики? Гайморит — это серьезное заболевание, которое может иметь последствия, особенно для беременной женщины и её ребенка. Осложнения могут зависеть от тяжести заболевания у матери и используемых лекарств. Также важно учитывать триместр беременности, так как на ранних сроках риск осложнений для ребенка наиболее высок. Своевременное и правильное лечение поможет избавиться от этого опасного недуга без негативных последствий как для матери, так и для малыша.
Таблица: возможные осложнения гайморита
| Для матери | Для ребёнка |
| Различные воспаления (пневмония, отиты, в особотяжёлых случаях — менингит), абсцессы | Недостаток кислорода (гипоксия) |
| Воспаление зрительных нервов, тройничноголицевого нерва | Нарушение функций нервной и сердечно-сосудистойсистем |
| Поражение глаз (конъюнктивит) | Абсцессы |
| Растяжение пазухи | |
| Поражение лицевых костей черепа |
Проблемы диагностики синусита у женщин в положении
В числе методов диагностики гайморита, помимо лабораторных и инструментальных исследований, специалисты часто используют рентгенографию и компьютерную томографию черепа и придаточных носовых пазух. На полученных изображениях можно обнаружить кисты в полостях пазух или уровень жидкости, а также точно определить место возникновения патологического процесса. Однако стоит отметить, что во время беременности такие исследования противопоказаны.
Почему нельзя сделать рентген
Рентгеновское излучение опасно развитием негативных последствий для плода, особенно в 1 триместре беременности. Оно может спровоцировать различные мутации в клетках и привести к аномалиям развития, не совместимых с жизнью. Либо, если рентгенологическое исследование было проведено на сроке до двух недель, то высока вероятность гибели зародыша.
Рентгенологическое исследование у беременной женщины может проводиться только при наличии угрозы ее жизни и здоровью:
- при уточнении диагноза онкологического заболевания;
- во время восстановления целостности костей при переломах;
- при оказании неотложной помощи.
В таких случаях исследование проводится с использованием всех методов и форм защиты.
Провести рентгенологическое обследование матери, если это крайне необходимо, с минимальным риском развития последствий для ребенка, возможно только в 3 триместре беременности. Также может использоваться МРТ или УЗИ. При этих видах исследований доза излучения меньше в разы, но врачи также не рекомендуют проводить МРТ до 12 недель развития плода.
Эндоскопия и пункция
Одним из самых безопасных методов диагностики для женщин в положении является эндоскопия носовой полости, которая осуществляется с помощью специализированного эндоскопа. Этот метод не только позволяет проводить диагностику, но и служит для лечения.
С помощью данной процедуры врач может получить доступ к самой пазухе, что дает возможность:
- оценить состояние слизистой оболочки;
- увидеть содержимое синуса;
- при необходимости удалить инородное тело;
- взять образец для бактериологического анализа.
Кроме того, специалист может провести лечебные манипуляции, такие как промывание пазухи антибактериальными растворами.
Метод лечения гайморита, заключающийся в проколе стенки верхнечелюстной пазухи, постепенно теряет свою популярность. Хотя он обладает значительной лечебной и диагностической ценностью для беременных, использование местных анестетиков и неприятные ощущения делают его менее предпочтительным по сравнению с эндоскопией.
Симптомы и методы диагностики
Существуют определённые симптомы, которые могут сообщить о развивающемся гайморите, важно прислушиваться к своему организму, чтобы вовремя распознать и начать лечение именно на начальной стадии. Сами симптомы похожи на другие заболевания, в чём и состоит каверзность всей ситуации: .
- возникновение очень сильной боли, которая купируется в районе лба, иногда в области гайморовых пазух, а также может проявиться в виде зубной боли;
- сильная заложенность носа;
- обильные выделения из носа в виде прозрачной слизи или гноя;
- упадок сил;
- резкое повышение температуры.
Такие симптомы характерны острому гаймориту, но когда он переходит в стадию хронического, то симптомы резко изменяются. Гайморит проявляется в виде неисчезающего насморка, кашля, а также припухлостей, которые проявляются после сна вокруг век.
Диагностика этого заболевания у беременных женщин проводится на основе жалоб пациентки и по результатам осмотра. В некоторых случаях, когда описаний симптомов и осмотра врача недостаточно для определения точного диагноза, рекомендуется пройти рентгенологическое обследование гайморовых пазух. Это довольно точный метод диагностики гайморита. Однако большинство беременных женщин бояться проходить обследование этого типа, боясь облучения плода рентгеновскими лучами. Чтобы минимизировать влияние излучения на будущего малыша, женщина во время рентгенологического исследования может одеть специальный защитный фартук.
Рентгенологическое исследование — это один из методов диагностики гайморита.
Чем опасно воспаление верхнечелюстной пазухи при беременности
Гайморит во время беременности может иметь серьезные последствия. Без надлежащего лечения увеличивается риск развития сепсиса, абсцесса мозга, миокардита, стремительного менингита и глубокого поражения почечных лоханок. Заложенность носа, возникающая при гайморите, затрудняет дыхание, что негативно сказывается на функционировании сердца и легких, а также на артериальном давлении беременной женщины.
Затрудненное носовое дыхание может привести к кислородному голоданию плода. Гипоксия может вызывать необратимые изменения в организме ребенка, что может привести к гибели клеток. Гайморит у беременных часто требует хирургического вмешательства, так как применение антибактериальной терапии может быть затруднено. При первых признаках заболевания важно обратиться к врачу.
Поскольку рентгеновские исследования во время беременности не рекомендуются, диагноз гайморита устанавливается на основе жалоб пациентки, сбора анамнеза и, в некоторых случаях, после проведения диагностической пункции, которая позволяет взять на анализ содержимое гайморовой пазухи.
Для лечения гайморита у беременных применяются фармакологические методы, а также прокол и промывание по методике «Кукушка». Назначать медикаменты может только квалифицированный отоларинголог после консультации с гинекологом, который ведет беременность. Обычно антибиотики не назначаются, а для уменьшения отека слизистой и открытия выходного отверстия пазухи используются назальные капли и спреи с сосудосуживающими компонентами. Для беременных женщин разрабатываются специальные препараты с местным действием. Антибиотики применяются только местно, так как они действуют непосредственно в месте применения и не распространяются по организму. Также используются антигистаминные препараты для снижения отечности слизистой и антисептические средства, включая солевые и травяные растворы для промывания носа.
Одним из методов лечения гайморита у беременных является прокол. Процедура выполняется врачом с помощью стерильной иглы, которая прокалывает гайморовую пазуху и позволяет удалить гной. Лечебный раствор вводится в верхнечелюстную полость с помощью шприца, уничтожая патогенные микроорганизмы и не оказывая негативного воздействия на организм матери и ребенка. После пункции беременная женщина обычно ощущает облегчение состояния. При беременности разрешается проводить не более 6-8 таких процедур.
Для женщин, страдающих от гайморита, часто используется метод промывания носа по методике «Кукушка». Во время процедуры в носовую полость вводится промывающий раствор, и пациент должен произносить «ку-ку-ку…». Это необходимо для создания отрицательного давления в носовой полости, что предотвращает попадание раствора в горло и легкие. Перед процедурой слизистая оболочка носа должна быть анестезирована. Промывание проводится поочередно с одной и другой стороны носа, при этом жидкость с гноем вымывается из одной полости и выводится из другой. Этот метод эффективен для лечения не бактериальной формы гайморита.
Причины появления
Провоцирующих факторов может быть довольно много. Заболевание может быть результатом воспалительных процессов в носу или инфекций верхних дыхательных путей. Зачастую симптомы недуга появляются во время гриппа или насморка.
Основной причиной воспалительного процесса является бактериальная или вирусная инфекция, которая проникла в верхнечелюстную пазуху. Если защитные силы ослаблены, то иммунитет просто не может справляться с атакой болезнетворных микроорганизмов. Вылечить заболевание можно с помощью медикаментозных средств, в частности, антибактериальных, которые устраняют возбудителей гайморита.
Рассмотрим основные предрасполагающие факторы:
- нелеченый ринит, ОРЗ или банальная простуда;
- ослабленный иммунитет;
- искривление носовой перегородки;
- вазомоторный или гипертрофический риниты, которые сопровождаются затруднением дыхания;
- аллергия;
- переохлаждение;
- инородное тело в пазухе носа;
- конъюнктивит;
- хронические очаги инфекции, в частности, кариес, тонзиллит.
Когда необходима операция
Хирургическое лечение рекомендуется в тех случаях, когда гайморит переходит в подострую или хроническую форму, либо когда традиционные методы терапии оказываются неэффективными и возникают осложнения. Прокол и эндоскопическая операция являются относительно простыми процедурами, которые также применяются для диагностики гайморита.
Прокол
Выполняется врачом с помощью специальной иглы. Предварительно производится местное обезболивание носового хода. После прокола стенки пазухи и её содержимое промывается антибактериальным раствором при помощи большого шприца, прикрепляемого к игле. Особой подготовки для такой операции не нужно, и проводиться она может и при амбулаторном лечении.
Эндоскопическая гайморотомия
Эта процедура во многом схожа с фиброоптической эндоскопией, однако в данном случае вместе с эндоскопом используется хирургический инструмент или лазер. Данный метод считается наиболее щадящим, так как повреждение носовых хрящей происходит лишь при значительном сужении соустий, когда доступ к пазухам естественным образом становится невозможным. В качестве анестезии могут применяться как местные, так и общие препараты. После завершения операции потребуется некоторое время находиться под наблюдением врача, который удалит сгустки из носового прохода и пазух после вмешательства. При эндоскопической гайморотомии повреждение носовых хрящей происходит только в тех случаях, когда соустья сильно сужены, и доступ к пазухам становится затруднительным.
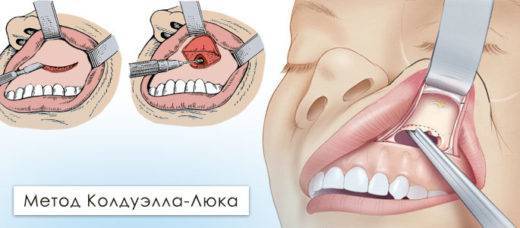
Традиционная операция
Её проводят, если два предыдущих метода не принесли результата, либо гайморит начал распространяться дальше, началось поражение костей или образование кист, опухолей.
В день операции нельзя есть и пить. Разрез делается под местным или общим обезболиванием либо через ротовую полость, либо через щёку. Инструментом, похожим на ложку, содержимое придаточной пазухи изымается и она дезинфицируется. В очищенную полость пазухи вводится тампон, пропитанный антибиотиками и вазелиновым маслом или Деринатом (либо другим препаратом, ускоряющим восстановление повреждённых тканей). В случае разреза через ротовую полость на область щеки прикладывается лёд после операции, чтобы уменьшить отёчность.
На следующий день после операции тампон удаляют, пазуху промывают (например, раствором фурацилина) и, по состоянию, вводят туда препараты, ускоряющие регенерацию и витамины в течение следующих 2 недель.
Примерно через 2 недели больной выздоравливает, а выписать из больницы могут уже на 4–5 день после операции. Такое вмешательство проводят только стационарно.
Разрез делается под местным или общим обезболиванием либо через ротовую полость, либо через щёку.
Если женщина заболела гайморитом во время вынашивания ребёнка, то ей стоит помнить, что далеко не все методы лечения подходят в этот период. Поэтому обязательно необходима консультация врача, для подбора таких способов терапии, которые принесут минимум вреда плоду при максимуме пользы для матери.
Лекарственные средства от гайморита при беременности
В период беременности большинство медикаментов противопоказано, особенно на ранних сроках. Первый триместр является критически важным этапом, когда формируются основные органы и системы плода. В это время обычно прибегают к средствам народной медицины, но только под наблюдением врача.
Самостоятельное лечение гайморита у беременных женщин недопустимо.
Терапия гайморита у будущих мам включает комплекс мероприятий, в который входят интраназальные спреи и капли с сосудосуживающим эффектом. Эти препараты эффективно уменьшают отечность и облегчают дыхание, однако их использование во время беременности должно быть крайней мерой. Антибиотики могут назначаться только для местного применения. Антигистаминные средства помогают снять отек слизистой оболочки. Также могут быть рекомендованы антисептики на растительной основе и солевые растворы для промывания носа.
Многие женщины в положении опасаются принимать лекарства из-за возможных побочных эффектов, но при правильном выборе препаратов и соблюдении всех рекомендаций врача риск нежелательных осложнений минимален.
При любых недомоганиях, включая гайморит, беременная женщина должна соблюдать режим покоя и больше отдыхать. Например, при ознобе и повышенной температуре полезно принимать прохладный душ, прикладывать холод к крупным сосудам, делать обтирания влажной салфеткой, а также использовать жаропонижающие средства.
Кроме лечения, направленного на устранение причины заболевания, применяются и симптоматические меры.
Синупрет при гайморите у беременных
Синупрет – это немецкий растительный препарат. Как известно, при беременности рекомендуется как можно реже применять синтетические средства, поэтому Синупрет становится настоящим спасением. Это безопасное средство, в состав которого входят следующие компоненты: генциана, черная бузина, первоцвет, а также трава щавеля и вербены. Данные составляющие выращиваются исключительно в экологически чистых местах, что исключает наличие в них вредных для организма примесей.
Синупрет оказывает такое воздействие на организм: секретолитическое, противовирусное, противовоспалительное, иммуномодулирующее. В состав препарата также входят следующие активные компоненты: флавоноиды, эфирные масла, а также сапонины. Благодаря наличию этих компонентов происходит разжижение густой слизи и ее скорейшее выведение. Больные отмечают быстрое восстановление носового дыхания и облегчение других симптомов. Беременные принимают препарат на протяжении одной-двух недель по две таблетки три раза в день.
Варианты лечения
На ранних этапах беременности гайморит можно лечить с помощью прогревания и очищения носовых проходов. Для этого применяются специальные физиотерапевтические процедуры и назальные капли. Чтобы снизить отек слизистой оболочки, используются антигистаминные препараты. Врачи стараются избегать назначения большого количества медикаментов на ранних сроках беременности без необходимости, однако в случае гайморита инфекция представляет собой более серьезную угрозу, чем прием некоторых лекарств.
При наличии гнойного гайморита основным шагом в лечении является удаление гнойного содержимого. Существует несколько методов для достижения этой цели:
-
Промывание «кукушкой». Этот метод довольно прост: пациентка ложится на кушетку, в одну ноздрю вводится специальный раствор, а через другую с помощью электроотсоса удаляется этот раствор вместе с гнойными выделениями. Во время процедуры пациентка должна произносить «ку-ку-ку-ку», чтобы создать отрицательное давление в пазухах, что предотвращает попадание содержимого в нижние дыхательные пути. Эта процедура помогает очистить пазухи и уменьшить воспаление в носу с помощью лекарственного раствора.
-
Синус-эвакуация или метод ЯМИК. Этот метод также включает промывание носа, но выполняется более современным способом. В носовую полость вводится система трубок, надуваются специальные баллоны, которые предотвращают попадание жидкости и содержимого в нижние дыхательные пути, после чего промываются носовые пазухи.
-
Прокол гайморовой пазухи. Это традиционный метод, при котором с помощью специальной малотравматичной иглы прокалывается околоносовая пазуха, из нее отсасывается гнойное содержимое и вводится дезинфицирующий раствор.
Все эти методы могут помочь в лечении гайморита, облегчая дыхание, устраняя головную боль и снижая давление в носовых пазухах. Также могут применяться и другие методы терапии. Хотя использование антибиотиков во время беременности нежелательно, иногда риск осложнений превышает риск от лекарств, и без них не обойтись. В таких случаях врач подбирает антибиотики индивидуально, принимая во внимание срок беременности, наличие сопутствующих заболеваний у матери, степень воспалительного процесса и другие факторы.
Чаще всего, чтобы минимизировать риск для малыша, врачи рекомендуют использовать местные антибактериальные препараты, которые вводятся непосредственно в околоносовые пазухи. Гомеопатические средства могут стать альтернативой антибиотикам, так как они не запрещены во время беременности, и врачи могут рекомендовать их применение.
Также допустимо самостоятельное промывание носа солевыми, антисептическими и травяными растворами, но их использование также следует согласовать с врачом. При гайморите отечность слизистой можно снять сосудосуживающими средствами, однако во время беременности лечение такими препаратами может привести к гипертонусу матки и выкидышу.
Самолечение во время беременности всегда связано с риском, поэтому только регулярное наблюдение у врача и соблюдение его рекомендаций помогут сохранить здоровье как матери, так и ее будущего ребенка. Не стоит полностью исключать лечение народными средствами, но их применение также необходимо обсудить с врачом. Отзывы будущих мам о популярных народных методах, таких как ингаляции над вареной картошкой, с ментолом и прополисом, в основном положительные.
Чай с малиной и липой используется как потогонное средство. Для закапывания в нос можно применять разбавленный свекольный сок, облепиховое масло или сок алоэ. Чтобы продлить действие некоторых средств, можно использовать ватные тампоны или турунды, смоченные в определенном растворе. Растворы могут быть приготовлены из различных компонентов: прополиса с маслом, чеснока, настоя зверобоя. Одним из популярных средств является смесь из хозяйственного мыла, меда, молока, лукового сока и растительного масла.
Сначала равные части натертого мыла, масла, молока и лукового сока смешиваются, затем смесь нагревается до 60 градусов, после чего добавляется такое же количество меда. В этой смеси смачиваются тампоны и помещаются в ноздри на 10-15 минут, после чего необходимо высморкаться. Подобные процедуры рекомендуется проводить дважды в день в течение 20 дней.
Гайморит и беременность причины, симптомы, терапия
Женщина, столкнувшись с гайморитом во время беременности, должна помнить, что это заболевание не только неприятно, но и вредно для будущего ребенка. Воспаление верхнечелюстной пазухи становится причиной затрудненного дыхания, головной боли и гнойных выделения из полости носа, а его осложнения могут быть причиной развития патологии у ребенка.
Гайморит – это воспаление гайморовых придаточных пазух носа, которые представляют собой воздухоносные полости, залегающие в толще кости. Сами по себе гайморовы пазухи играют огромную роль в организме: в них прогревается и очищается воздух, который проходит через носовую полость в легкие, кроме того именно размер и объем гайморовой пазухи влияет на звучание голоса каждого человека.
По локализации гайморит может быть как односторонним, так и двусторонним. При одностороннем воспалении поражается только одна из гайморовых пазух, двусторонний гайморит характеризуется поражением сразу обеих гайморовых полостей.
По характеру течения выделяют острый и хронический гайморит. При быстро прогрессирующем течении заболевания диагностирует острую форму болезни, которая при отсутствии адекватного лечения достаточно быстро перетекает в хронический гайморит. При адекватном и своевременном лечении острой формы заболевания полное выздоровление наступает через две-три недели, хроническую форму следует лечить гораздо дольше – от двух до шести месяцев.
Гайморовы пазухи могут воспаляться под действием целого ряда факторов: болезнь может быть следствием патологических процессов, которые протекают в полости носа, а также развивается как одно из осложнений инфекций верхних дыхательных путей. Достаточно часто симптомы гайморита возникают во время ОРВИ, гриппа и ринита.
К главным причинам возникновения заболевания относят: проникновение патогенных микроорганизмов или вирусов в гайморовы пазухи, гайморит также развивается при ослаблении иммунной системы человека. Лечить бактериальную форму заболевания можно только с применением антибактериальных препаратов, что касается вирусного гайморита, то его лечение заключается в приеме противовирусных и иммуномодулирующих лекарственных средств.
К факторам, провоцирующим гайморит относят:
- несвоевременную или неадекватную терапию простуды, ОРВИ, гриппа, ринита;
- нарушение в работе иммунной системы;
- возникновение состояний, нарушающих носовое дыхание: вазомоторный ринит, гипертрофический ринит, патологические строения носовых структур, например, искривление носовой перегородки;
- наличие в организме больного очагов хронической инфекции.
О наличии гайморита могут свидетельствовать такие симптомы:
- сильные боли в лобной области и области гайморовой пазухи, которые также могут сопровождаться зубной болью;
- прозрачные слизистые или гнойные, имеющие желто-зеленый оттенок, выделения из носовых ходов;
- заложенность носа;
- слабость;
- быстрая утомляемость;
- повышение температуры тела.
Если заболевание имеет хроническое течение, то его признаки могут быть слабо выраженными. В качестве основного симптома выступает хронический насморк, который не поддается лечению консервативными методами. О наличии хронического гайморита могут свидетельствовать отек лица по утрам, конъюнктивит глаз и затяжной кашель.
Профилактика
Несколько рекомендаций, которые помогут предотвратить гайморит:
- Правильное сморкание при насморке имеет большое значение. Старайтесь сморкаться поочередно в каждую ноздрю. Это поможет избежать попадания слизи в слуховую трубу или среднее ухо.
- При использовании капель для носа рекомендуется немного запрокинуть голову и наклонить ее в сторону, куда закапываются капли. Это обеспечит попадание лекарства в носовой проход, а не в носоглотку.
- Избегайте самолечения. Беременность – это не время для экспериментов. Неправильный прием медикаментов может привести к хроническим заболеваниям.
Во время беременности следует избегать препаратов, которые могут повышать иммунитет. Многие назальные капли и спреи содержат компоненты, способствующие повышению тонуса сосудов. Это может вызвать тонус матки, что негативно скажется на ходе беременности. Поэтому лечение гайморита должно проводиться исключительно квалифицированным врачом.
Рекомендации по образу жизни и питанию
При беременности важно уделять особое внимание образу жизни и питанию, особенно если женщина сталкивается с гайморитом. Правильные привычки могут помочь не только в борьбе с заболеванием, но и в поддержании общего здоровья будущей матери и ребенка.
1. Увлажнение воздуха. Сухой воздух может усугубить симптомы гайморита, поэтому рекомендуется использовать увлажнители воздуха в помещениях, где женщина проводит много времени. Это поможет снизить раздражение слизистой оболочки носа и улучшить дыхание.
2. Питьевой режим. Увлажнение организма изнутри также играет важную роль. Будущим мамам следует пить достаточное количество жидкости, чтобы предотвратить обезвоживание и разжижить слизь. Рекомендуется употреблять чистую воду, травяные чаи и компоты без добавления сахара.
3. Правильное питание. Рацион беременной женщины должен быть богат витаминами и минералами. Включение в меню свежих фруктов и овощей, богатых витамином C, таких как цитрусовые, киви, брокколи и перцы, поможет укрепить иммунную систему. Также полезны продукты, содержащие омега-3 жирные кислоты, такие как рыба и орехи, которые способствуют снижению воспалительных процессов.
4. Избегание аллергенов. Если у женщины есть предрасположенность к аллергиям, необходимо минимизировать контакт с аллергенами, такими как пыль, пыльца и шерсть животных. Это поможет снизить риск обострения гайморита и других респираторных заболеваний.
5. Физическая активность. Умеренные физические нагрузки, такие как прогулки на свежем воздухе, могут улучшить общее состояние здоровья и способствовать укреплению иммунной системы. Однако важно избегать переутомления и выбирать комфортные для себя виды активности.
6. Избегание стрессов. Стресс может негативно сказаться на здоровье беременной женщины и ее ребенка. Рекомендуется практиковать методы релаксации, такие как йога, медитация или простые дыхательные упражнения, которые помогут снизить уровень стресса и улучшить общее самочувствие.
7. Регулярные медицинские осмотры. Беременным женщинам следует регулярно посещать врача для контроля состояния здоровья. Это особенно важно при наличии хронических заболеваний или обострениях, таких как гайморит. Врач сможет дать рекомендации по лечению и поддержанию здоровья.
Следуя этим рекомендациям, беременные женщины могут значительно снизить риск обострения гайморита и улучшить свое общее состояние, что положительно скажется как на них самих, так и на здоровье их будущих детей.
Вопрос-ответ
Какие симптомы гайморита могут проявляться у беременных женщин?
Симптомы гайморита у беременных могут включать заложенность носа, головную боль, боль в области лица, особенно в области щек и лба, а также выделения из носа, которые могут быть прозрачными или гнойными. Также возможны общие симптомы, такие как усталость и повышение температуры.
Как безопасно лечить гайморит во время беременности?
Лечение гайморита во время беременности должно быть осторожным и согласованным с врачом. Обычно рекомендуются методы, такие как промывание носа солевыми растворами, ингаляции с использованием безопасных для беременных средств, а также применение назальных спреев на основе морской воды. В некоторых случаях могут быть назначены антибиотики, если это необходимо и безопасно для плода.
Как предотвратить развитие гайморита во время беременности?
Для предотвращения гайморита во время беременности важно поддерживать иммунную систему, избегать простуд и инфекций, следить за влажностью воздуха в помещении, а также регулярно проветривать комнаты. Также рекомендуется избегать аллергенов и раздражителей, которые могут способствовать воспалению носовых пазух.
Советы
СОВЕТ №1
При первых признаках гайморита, таких как заложенность носа, головная боль или выделения из носа, немедленно обратитесь к врачу. Самолечение может быть опасным для вас и вашего малыша.
СОВЕТ №2
Используйте безопасные методы для облегчения симптомов, такие как ингаляции с физраствором или паровые процедуры. Это поможет увлажнить слизистую и облегчить дыхание.
СОВЕТ №3
Обратите внимание на свой иммунитет: поддерживайте его с помощью сбалансированного питания, богатого витаминами и минералами, а также достаточного количества жидкости.
СОВЕТ №4
Избегайте контакта с аллергенами и инфекциями, так как они могут усугубить симптомы гайморита. Регулярно проветривайте помещение и поддерживайте чистоту в доме.